Аннотация. В структуре стоматологических заболеваний больные с одонтогенными кистами и кистоподобными доброкачественными образованиями занимают определенное место, и их количество не имеет тенденцию к снижению.
Ключевые слова: радикулярная киста, цистэктомия, остеопластический материал, биопласт дент, мембрана, ортопантомограмма.
На сегодняшний день среди доброкачественных опухолей и других образований челюстей, по распространенности кисты - стоят на первом месте [1]. Радикулярная киста, представляет собой полостное образование, наполненное жидкостью и имеющее оболочку. В челюстно-лицевой хирургии и хирургической стоматологии операция по удалению кист один из распространенных оперативных вмешательств. По статистике общее количество амбулаторных операций при этих кистах составляет 40,6 %[2]. После их удаления остаются дефекты разных размеров в виде участков деструкции костной ткани, тем самым снижается прочность челюсти. По диаметру, примерно 27% всех встречающихся кист более 3 см[4].
По данным клинического и рентгенологического исследования, после хирургического вмешательства при традиционном методе наполнение раны кровяным сгустком восстановление костной ткани в области дефекта протекает очень медленно[3].
Для профилактики осложнений и оптимизации восстановления костной ткани челюстей рекомендуется использование остеопластических материалов.
Цель исследования: изучить эффективность применения материала на основе биологического гидроксиапатита и костного коллагена «Биопласт-Дент» с линкомицином для заполнения постоперационных дефектов при нагноившихся радикулярных кистах челюстей после цистэктомии и профилактики процессов резорбции костной ткани после удаления зубов для последующего проведения стоматологической реабилитации с установкой дентальных имплантатов.
«Биопласт-дент» является производным костей крупного рогатого скота, в своем составе содержит костный гидроксиапатит, ксеноколлаген, сульфатированные гликозаминогликаны. Имеет естественную систему сопряженных микро и макропор, аналогичных по размеру и количеству, архитектонике человеческой кости. По заявлению производителей, материал обладает выраженным остеоиндуктивным и остеокондуктивным потенциалом. Выпускается в различных по гранулометрическому составу формах: крошка, чипсы, блоки. Выбор формы материала зависит от размера костного дефекта.
Показания к применению «Биопласт-дент»: рекомендуется использовать в хирургической стоматологии и челюстно-лицевой хирургии для заполнения дефектов кости после проведения цистэктомии и резекции верхушек корней; заполнения лунок удаленных зубов, предотвращения атрофии контура альвеолярного гребня, при выполнении синус-лифтинга, заполнении перфораций верхнечелюстного синуса, пластики дефектов нижнечелюстного канала, пародонтальной хирургии, проведении костной аугментации.
Противопоказания к «Биопласт-дент»цистэктомии: аллергическая реакция (состав материала), заболевания сердечно-сосудистой системы, инфекционные заболевание с понижением иммунитета, злокачественное образование, итд. Дизайн исследования: описательное исследование клинических случаев.
Материал и методы
Нами осуществлено клиническое наблюдение 5 пациентов с нагноившейся радикулярной кистой нижней челюсти, с последующим проведением операции цистэктомии на фоне воспалительного процесса с одновременным пломбированием костной полости остеопластическим материалом «Биопласт дент» с линкомицином. Методом контроля постоперационных результатов послужило ортопантомограмма челюстей.
Этапы проведения операции:
- отслаивание слизисто – надкостничного лоскута;
- удаление причинных зубов и обнажение части кисты;
- цистэктомия;
- обработка послеоперационной раны , пломбирование полости кисты и наложение швов.
Результаты исследования
Кейс 1. Пациент К., 23 года. Диагноз «Нагноившийся радикулярная киста нижней челюсти в проекции 3.1, 3.2 зубов» (рис. 1).
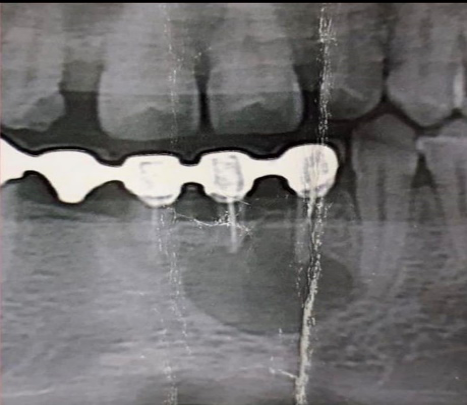
Рис-1. Рентгенологическая картина до оперативного вмешательства.
На ортопантомограмме выявлен очаг разряжения костной ткани с четкими границами в области верхушек корней 31-32 зубов диаметром около 1,5 см. При обращении пациентка жаловалась на боль в области фронтальной группы зубов нижней челюсти слева, припухлость мягких тканей альвеолярного отростка. Из анамнеза: интактные зубы нижней челюсти были протезированы несъемной ортопедической конструкцией пять лет тому назад из –за наличие щелей между зубами.
На день операции зубы 31-32 были отделены от цельной ортопедической конструкции,под проводниковой и инфильтрационной анестезией, после премедикации 2,0 мл раствором кетанала удалены 31-32 зубы вместе с коронками, из лунки получено гнойное отделяемое.(Рис.2)
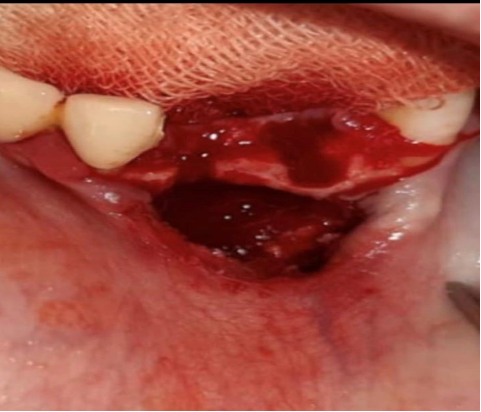
Рис.2. После удалении причинных зубов и формирования слизисто-надкостничного лоскута.
Сформирован слизисто –надкостничный лоскут, откинут, обнажена истонченная вестибулярная кортикальная пластинка с коричневатым оттенком. При удалении оболочки кисты –содержимое гнойное, густое, без запаха. Проведена тщательный кюретаж всех стенок кисты. При ревизии все стенки полости кисты чистые, остатков оболочки кисты не обнаружено, тщательный туалет костной полости растворами 3% перекиси водорода и 0,05% раствором хлоргексидина биглюконата. Полость в кости заполнено «Биопласт дентом » с линкомицином, поверх уложена резорбируемая мембрана для изоляции мягких тканей от костной раны (Рис 3).
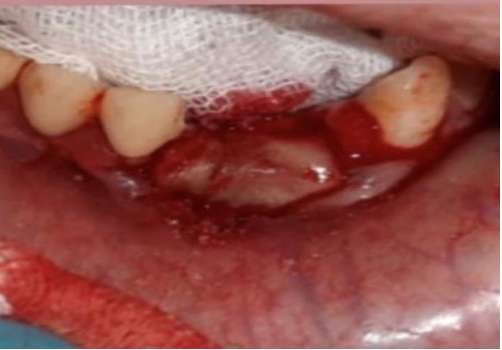
Рис 3. Состояние раны после изоляции резорбируемой мембраной.
Проведена иммобилизация краев раны, освежение десневого края, лоскут уложен на место и ушит викрилом (Рис 4).
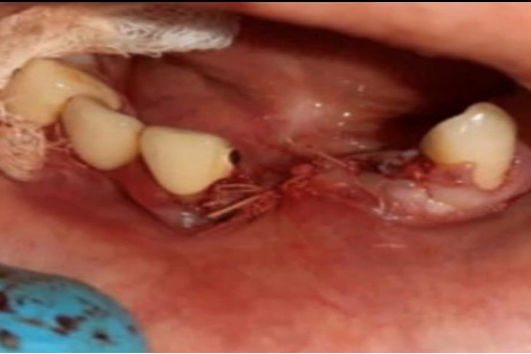
Рис 4.Этап наложения швов на рану.
В послеоперационном периоде с профилактической целью назначены 30% раствор линкомицина гидрохлорида в\м 2 раза в сутки, антисептическое полоскание раствором Ротокан, местно-мазь метрогил дент.
Со слов пациентки болевые ощущения в области послеоперационной раны держались до трех суток ,ноющего характера ,которые купировались приемом таблеток кетанала.Швы с раны были удалены на 10 сутки , т.к. пациентка проживала на территории области ив связи с карантинными мерами смогла приехать только через 10 дней.Заживление раны первичным натяжением без расхождения краев раны.
Контрольный осмотр состояния пациентки проведено через 6 месяцев с рентгенографическим обследованием челюстей.(Рис 5 рентген контроль)
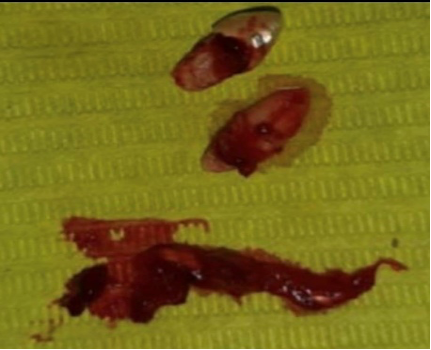
Рис-5. Послеоперационный макропрепарат -оболочка кисты и 3.1, 3.2. зубы.
На момент осмотра состояние слизистой альвеолярного отростка розового цвета, небольшая убыль костной ткани по гребню альвеолярного отростка в зоне оперативного вмешательства, по вестибулярной поверхности плотная костная ткань, без болевых ощущении.
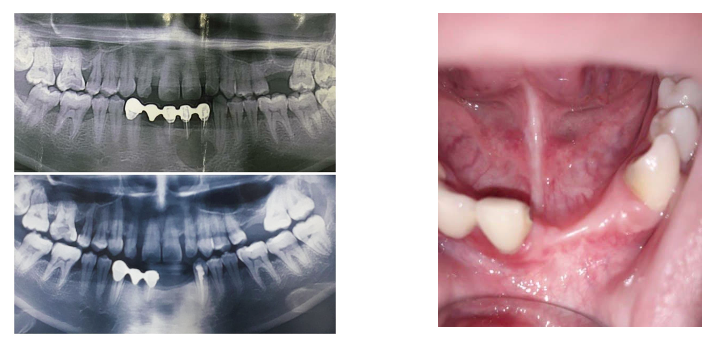 Рис 6. До операции и после операции (через 6 мес).
Рис 6. До операции и после операции (через 6 мес).
Выводы
Таким образом на основании нашего клинического наблюдения можно сделать вывод, что применение костного коллагена «Биопласт-Дент» с линкомицином дает хороший результат в плане закрытия костных дефектов челюстей и обладает противовоспалительной активностью. Была отмечена минимальная атрофия и плотный кортикальный слой костной ткани.
Талимов К.К., Абдикаримов С.Ж.,Авазханов С.С.
Ассистент кафедры хирургической стоматологии, кандидат медицинских наук, доцент кафедры клинических специальностей.
